-
ICSI
L’ICSI, une technique de précision pour maximiser les chances de fécondation
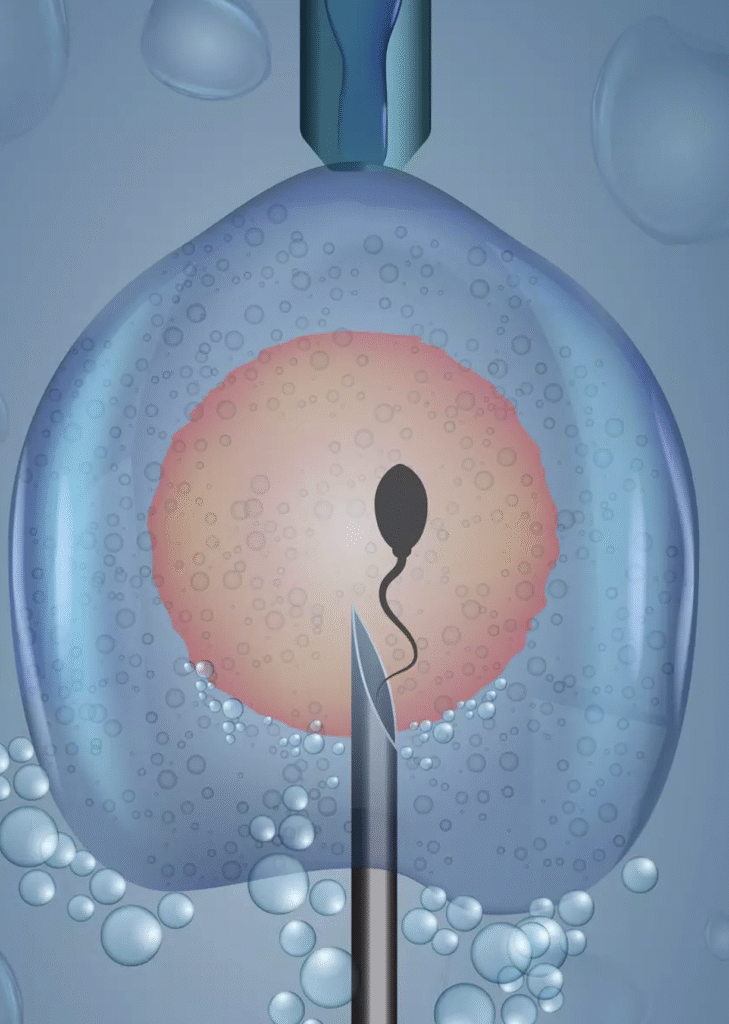
L’ICSI (Injection Intracytoplasmique de Spermatozoïde) est une technique de procréation médicalement assistée (PMA) de pointe qui consiste à injecter directement un seul spermatozoïde dans le cytoplasme d’un ovocyte mature à l’aide d’outils de micromanipulation. Cette approche permet de surmonter des obstacles à la fécondation qui ne pourraient pas être franchis avec une FIV classique, où les spermatozoïdes doivent pénétrer l’ovocyte de manière naturelle dans un milieu de culture.
L’ICSI s’adresse particulièrement aux couples confrontés à une infertilité masculine sévère, notamment lorsque les spermatozoïdes sont peu nombreux, présentent une faible mobilité ou des anomalies morphologiques importantes. Elle est également indiquée dans certains cas d’échecs répétés de fécondation en FIV traditionnelle ou lors de l’utilisation de spermatozoïdes prélevés chirurgicalement.
Cette méthode de haute précision, réalisée dans des laboratoires spécialisés, augmente significativement les chances de fécondation, même dans les situations les plus complexes. Selon l’European Society of Human Reproduction and Embryology (ESHRE), l’ICSI représente aujourd’hui près de 70 % des cycles de FIV en Europe, confirmant son rôle central dans les traitements de fertilité modernes. Grâce à cette technique, de nombreux couples ont pu réaliser leur rêve de devenir parents malgré des diagnostics auparavant considérés comme insurmontables.
-
ICSI
Dans quels cas cette technique est-elle préconisée ?
L’ICSI est principalement indiquée dans les situations suivantes :
Infertilité masculine sévère :
Oligospermie (faible nombre de spermatozoïdes), asthénospermie (mobilité réduite) ou tératozoospermie (anomalies morphologiques).
Échecs répétés de FIV classique :
Lorsque la fécondation ne se produit pas malgré plusieurs tentatives de FIV.
Présence d’anticorps anti-spermatozoïdes :
Qui peuvent empêcher la fécondation naturelle ou en FIV classique.
Utilisation de spermatozoïdes prélevés chirurgicalement :
Par exemple, après une biopsie testiculaire (TESE) ou une ponction épididymaire (PESA).
Cryoconservation des ovocytes ou des spermatozoïdes :
Lorsque les gamètes ont été congelés, l’ICSI peut améliorer les chances de fécondation.
Avantages de l’ICSI
Haute efficacité :
L’ICSI permet une fécondation même avec un nombre très limité de spermatozoïdes.
Adaptabilité :
Elle peut être utilisée dans des cas complexes, comme après une vasectomie ou en présence de spermatozoïdes immatures.
Contrôle accru :
La sélection directe du spermatozoïde et l’injection dans l’ovocyte réduisent les risques d’échec de fécondation.
Réduction des risques d’échec :
Les centres spécialisés avec une expertise élevée ont souvent de meilleurs résultats.
Cependant, il est important de noter que l’ICSI ne garantit pas une grossesse à 100 %. Le taux de réussite dépend de nombreux facteurs, dont l’âge de la femme, la qualité des ovocytes et l’état de santé général des deux partenaires.
-
ICSI
Comment se déroule une ICSI?
Le processus de l’ICSI est complexe et comprend plusieurs étapes clés, chacune essentielle au succès du traitement. Dans notre centre toute les étapes sont contrôlés par notre équipe sous la supervision du DR bouzoubaa wail et Dr bennani zahra afin de permettre au embryons de se développer dans les meilleurs conditions en utilisant les dernière technologies et le meilleurs automates du monde pour la culture des embryons Le TIME LAPS.
Stimulation ovarienne
La stimulation ovarienne est la première étape, où la femme reçoit des injections hormonales, principalement des gonadotrophines. Ces hormones, telles que la FSH (hormone folliculo-stimulante), stimulent les ovaires pour produire plusieurs ovocytes au lieu d’un seul par cycle.
- Durée : Environ 10 à 14 jours.
- Monitoring : Des échographies transvaginales et des tests sanguins réguliers mesurent les niveaux d’estradiol pour ajuster le dosage hormonal.
- Statistiques : En moyenne, 10 à 15 follicules peuvent être recrutés, mais cela varie selon l’âge et la réponse ovarienne de la patiente.
Ponction des ovocytes
La ponction des ovocytes est réalisée environ 34 à 36 heures après l’injection de hCG (gonadotrophine chorionique humaine), qui déclenche la maturation finale des ovocytes.
- Procédure : Réalisée sous anesthésie légère pour minimiser l’inconfort. Une aiguille guidée par échographie est insérée à travers la paroi vaginale pour aspirer les ovocytes des follicules.
- Durée : Environ 20 à 30 minutes.
- Récupération : Les patientes se reposent généralement pendant une heure après la procédure.
Prélèvement des spermatozoïdes
Le prélèvement des spermatozoïdes peut se faire par éjaculation ou par des méthodes chirurgicales si nécessaire, telles que la TESE (extraction de spermatozoïdes testiculaires) ou la PESA (aspiration de spermatozoïdes épididymaires).
- Sélection : Les spermatozoïdes sont ensuite analysés et préparés pour la fertilisation.
- Statistiques : Même un très faible nombre de spermatozoïdes peut suffire pour l’ICSI.
Sélection et injection
Dans cette étape, un embryologiste sélectionne un spermatozoïde sain et l’injecte directement dans le cytoplasme d’un ovocyte à l’aide d’une micropipette.
- Micromanipulation : Réalisée sous un microscope à fort grossissement.
- Précision : Cette technique permet de surmonter les barrières naturelles à la fécondation.
Culture des embryons
Les ovocytes fécondés sont cultivés dans un milieu spécialement conçu pour favoriser leur développement.
- Observation : Les embryons sont surveillés pendant 2 à 5 jours, jusqu’à atteindre le stade de blastocyste.
- Statistiques : Environ 50-60 % des ovocytes injectés se développent en embryons viables.
Transfert d’embryons
Le transfert d’embryons est une procédure simple et indolore où un ou deux embryons sont placés dans l’utérus.
- Timing : Habituellement effectué le jour 3 ou 5 après la ponction.
- Technique : Utilisation d’un cathéter fin pour déposer les embryons dans la cavité utérine.
- Congélation : Les embryons supplémentaires de bonne qualité peuvent être vitrifiés pour des tentatives futures.